程德志医生的科普号
- 精选 希望通过全面戒烟和抽油烟机来减低我国女性肺癌发病率
国家癌症中心发布的2018年全国最新癌症报告中指出,全国恶性肿瘤新发病例380.4万例,相当于平均每天超过1万人被确诊为癌症,每分钟有7个人被确诊为癌症!全国恶性肿瘤中,发病首位的就是肺癌。可怕的是,不论城市还是农村,男性还是女性,肺癌发病率均明显上升。其中有个最令人费解的现象:近几年,越来越多的研究资料提示,我国肺癌发病情况呈现出了与其他国家明显的差异,在我国肺癌新增病例中,不吸烟的女性比率正在大幅上升。此前,提到肺癌,公共卫生界和普通群众都认为,吸烟是引起肺癌的首位因素。不吸烟的中国女性比吸烟的美国女性患肺癌的发病率率还高?这引起了人们的思考。一方面的原因是人们的健康意识增强,近年来,通过体检发现的早期肺癌逐年增加,特别是2011年,美国肺癌筛查实验(NLST)结果奠定了低剂量CT在肺癌早诊中的地位,我国的CT检查廉价又普及,大量的肺部结节通过CT筛查被发现,在我国大的肺癌治疗中心,早期肺癌手术占比基本都超过了80%。另外的原因就值得我们深思并想办法去考虑了。11天前,就是7月10号,美国癌症协会公布了癌症治疗80年的大数据分析,从数据中他们总结出:肺癌的死亡率下降,直接归功于美国吸烟率的下降。美国男性吸烟率由1955年最高峰55%下降到了2015年的17%,女性吸烟率由1965年的峰值35%下降到2015年14%。中国2017年公布数据称,男性吸烟率为52.1%,女性为2.7%。中国的吸烟男性情况还在美国的半个世纪之前,外加各种场合二手烟无法控制,女性吸烟率即便不高也要被二手烟熏出死亡率来。我国是全世界二手烟问题最严重的国家,超过7亿女性和小孩,在家里和公共场合,都长期是二手烟受害者。中国疾控中心控烟办公室的实验显示,在一个122.5平方米的房间里,吸一支烟,PM2.5的浓度可达到800微克/立方米;吸两支烟,PM2.5的浓度可达到1500微克/立方米(世界卫生组织PM2.5标准是:24小时平均浓度值小于25微克/立方米,我国PM2.5标准是:24小时平均浓度值小于75微克/立方米),室内PM2.5的值严重超标。有研究表明,如果丈夫吸烟,妻子得肺癌的概率是普通人群的200%以上。另外,吸烟者吸烟有自己固定的时间段,而被动吸烟者却多次、持续、反复地吸到多个吸烟者吐出的烟雾。在通风不好的室内有人吸烟,不吸烟者最常见的症状是眼部的刺激症状、头痛、咳嗽,这会明显地增加非吸烟者患上肺癌和心脏疾病的机会。因此,吸二手烟的危害更大。其实,除一手烟外,二手烟烟雾中和吸烟后,遗留在空气、皮肤、毛发、衣服、沙发、地毯和床具窗帘等当中的三手烟烟雾,也会成为伤肺的元凶。我国有55%的15岁以上女性每天都在承受被动吸烟的危害。对此,有不少肺癌治疗专家严厉指出:“在家庭或公共场所吸烟,让别人吸自己的‘二手烟’,这不仅是一种自私的、不道德的行为,甚至可以说是一种‘慢性谋杀’!”另一个重要的致癌因素是炒菜油烟。中国菜好吃,因为中国人能利用煎、煮、烹、炸、炒等各种方法,尽其所能追求菜肴的色、香、味俱全;有研究发现,油炸或者热油炒菜的时候,PM2.5能迅速飙升几十倍。我国女性在厨房的时间普遍比男性要长,因此遭受有害气体的危害更大,患肺癌的危险性也会相应增加。英国曾有一项研究报告表明,在通风系统差、燃烧效能极低的灶具上做饭,相当于每天吸两包烟,这种情况每年在全球导致160万人死亡。同济大学肿瘤研究所、上海肺科医院癌症免疫研究室主任周彩存教授课题组在研究肺癌和油烟发病机理中发现,厨房油烟与烧菜时油的温度有直接关系。“做完饭,我都不想吃了。”这话很多家庭主妇都说过。究其原因,就是当油温升到一定程度时,除了形成多种化合物外,还会产生凝聚体,使人产生“醉油”症状,导致食欲减退、精神不振、疲乏无力等,医学上称为油烟综合征。另有动物实验显示,菜籽油、豆油加热到270℃至280℃时产生的油雾凝聚物,可导致细胞染色体损伤,这一点被认为和癌症的发生有关。这意味着,如果是平时在家炒菜,厨房吸油烟机排污状况良好,厨房通风,油烟能很快散尽,影响不大。如果是长时间处在油烟浓度高的环境中,对肺部的影响也是显而易见的。1930年,胃癌死亡率是全美男性死亡率头把交椅,在女性死亡率中排行第二。而如今,美国的胃癌死亡率连前10都挤不进去。具体数值上,男性死亡率从1930年的46/10万跌到了4/10万,女性则从35/10万跌到了2/10万。两点:第一,公共卫生工作做得好,幽门螺杆菌感染率大大下降;第二,食物保存方式进步,主要原因是随着工业化的发展,冰箱普及了(腌制食物大大减少),从而使胃癌发病率下降。这一点从美国东亚移民的胃癌发病率下降可以明显看出。众所周知,东亚中日韩三国贡献了全球一半以上的胃癌发病患者。发病率韩国第一,日本第二,但东亚移民美国第一代胃癌发病率与母国差不多,第二代就跟美国差不多了,主要是饮食习惯的改变。我国食管癌患者也占到全球近半,近年也明显下降,饮食习惯改变与冰箱的作用同样不容小觑。希望通过严格的禁烟政策和好的油烟机,来降低我国女性肺癌的发病,一如通过改变饮食习惯和冰箱下降了胃癌和食管癌的发病率。
程德志 主任医师 温州医科大学附属第一医院 胸外科2546人已读 - 精选 癌症治疗80年大数据—预防、筛查、治疗是死亡率下降的关键
当地时间7月10日,美国癌症协会(American Cancer Society ,ACS)发布了将来10年全国性抗癌的重大计划,被称为“癌症预防和死亡率下降2030蓝图”。该计划的第一篇文章于同一天在全球影响因子最高期刊CA上发布——此文详细分析了自1930年起至2010年后,这80多年间美国癌症死亡率的变化和原因,为未来降低癌症死亡率的工作规划了方向。死亡率峰值已经过去为什么选择癌症死亡率作为癌症控制的考察指标呢?ACS在文章中表示,考察癌症控制的三大因素分别是——癌症发生率,癌症生存率和癌症死亡率。但是在具体的统计中,前两者受癌症检出率的影响较大,容易发生偏差。因此,死亡率是一个更客观的评价标准。上图是1930年到2015年,美国男性和女性的癌症死亡率情况。可以看到,1930年到1990年,美国男性的癌症死亡率一直处于上升势态,而美国女性的癌症死亡率在略有下降之后在1990年附近也出现了一次上升。全美癌症死亡率最高的年份是1991年,这一年的总死亡率是215.1/10万人,而到2015年,全美癌症总死亡率已经降到158.7/10万人,降幅达到26%。如图所示,在大部分时间里,男性的癌症死亡率是高于女性的,在1990年(这一年是男性死亡率峰值),男性的癌症死亡率为279.8/10万人,女性为175.3/10万,到2015年,男性为189.9/10万,女性为135.8/10万,男性降幅32%,女性降幅23%。升升降降是为啥?ACS在文章中分析,男性在20世纪的癌症死亡率之所以一路高歌猛进,主要贡献来自吸烟引发的癌症,尤其是肺癌。而女性在20世纪中叶出现的微微下降,主要是因为宫颈癌、肝癌、结肠癌、胃癌的死亡率下降。而1970年代起女性迎来一波癌症死亡率上升,主要得益于1940-1965年期间,女性抽烟人群的开花结果……1990年起总人口中癌症死亡率的连续下降,主要是由于由于肺癌、乳腺癌、结肠癌和前列腺癌死亡率的下降。这4种癌症在此之前承包了大约一半的癌症死亡贡献,因此它们死亡率一降,总死亡率也跟着降。根据这批数据,ACS提出了癌症死亡率下降的三大要素——1 预防。首先是预防。上升靠吸烟,下降靠不吸烟。吸烟与否极大的影响了以肺癌为首的许多癌症。2 筛查。筛查的出现,极大的影响了结肠癌和宫颈癌的预后。此外,乳腺癌和前列腺癌虽然早筛还有不同程度的争议,但也是有贡献的。3 治疗。手术术式的改进和并发症的减少使得手术死亡率降低,放射疗法的进步减少了患者的死亡率。同时,针对血液疾病和淋巴疾病的系统治疗的进步也降低了死亡率。按病种看,对抗策略不同虽然说总趋势在下降,但是具体到不同的癌症,其上升下降趋势和原因都是不同的。ACS针对几种常见癌症逐个进行了策略分析——肺癌肺癌至今依然是美国男性和女性癌症死亡的魁首,其实在中国也差不多……ACS认为,肺癌的死亡率下降,直接归功于美国吸烟率的下降。美国男性吸烟率由1955年最高峰55%下降到了2015年的17%,女性吸烟率由1965年的峰值35%下降到2015年14%。不得不说,这控烟成绩让人嫉妒……中国2017年公布数据称,男性吸烟率为52.1%,女性为2.7%。中国的吸烟男性情况还在美国的半个世纪之前,外加各种场合二手烟无法控制,女性吸烟率即便不高也要被二手烟熏出死亡率来。不过,ACS指出,美国的吸烟率在下降的同时,烟民分布也出现了社会经济状况的变化——现在的烟民集中在低收入受教育程度低的弱势群体中,这样的情况使得他们的经济负担陷入恶性循环。越穷越抽,越抽越病,越病越穷,然后死了……此外,吸烟相关的癌症超过12种,远不止肺癌,吸烟率的下降虽然是癌症总死亡率下降26%的最大功臣,但烟草依然是美国癌症死亡的第一致命因素。根据2014年的癌症调查显示,现阶段,吸烟直接引发了19%的癌症,贡献了29%的癌症死亡率。顺便给大家直观感受一下香烟的威力——这张图是美国2016年吸烟率的分布情况,红色越深吸烟率越高。这是2011-2015年美国肺癌死亡率分布情况,红色越深死亡率越高……几乎趋势上完全一致的两张图。胃癌1930年,胃癌死亡率是全美男性死亡率头把交椅,在女性死亡率中排行第二。而如今,美国的胃癌死亡率连前10都挤不进去。具体数值上,男性死亡率从1930年的46/10万跌到了4/10万,女性则从35/10万跌到了2/10万。这么牛逼的变化是怎么发生的呢?两点:第一,公共卫生工作做得好,幽门螺杆菌感染率大大下降;第二,食物保存方式进步,主要原因是随着工业化的发展,冰箱普及了(腌制食物大大减少)……就是这么简单,狂降胃癌死亡率竟然主要靠公卫和冰箱。胃癌:妹想到!冰箱:不敢当!宫颈癌宫颈癌的死亡率从1975年的5.6/10万下降到了2015年的2.3/10万。这个下降主要得益于巴氏涂片法的普及,也就是我们现在常说的宫颈涂片,即便是在HPV疫苗出现的今天,宫颈涂片筛查依然是必不可少的手段。其次在这40多年中,针对宫颈癌这样侵袭性疾病的治疗方法也发生了改变,比如手术从开大刀变成了腔镜,减少了并发症的发生几率。ACS同时提到,据2016年数据统计,尽管美国已有47.5%的HPV疫苗接种率,这个接种率依然被评价为“较低”。相比之下,中国不管是宫颈涂片筛查还是疫苗接种率都差得远呢……肝癌肝癌是主要癌症中少数在美国产生上升趋势的,从1975年的2.8/10万上升到2015年6.5/10万。原因有四:第一,酒精摄入增多;第二,1960年到1980年代的HCV感染在21世纪才开花结果;第三肥胖率持续上升;第四,越南战争中感染肝寄生虫的老兵发病。非霍奇金淋巴瘤非霍奇金淋巴瘤的变动有点复杂, 从1975年到1997年,它出现了一个增长,之后又下降回到了1975年的水平。它在1975年的死亡率是5.6/10万,1997年达到8.9/10万,2015年回到5.7/10万。在80、90年代的增高有相当部分原因是HIV在那段时间的高流行状态。此后的降低也是因为针对HIV的抗病毒治疗的引入,当然还有非霍奇金淋巴瘤本身的治疗水平的提高。胰腺癌胰腺癌现在产生的机制不甚明确,早期筛查的办法没有确定,治疗也没有什么黄金手段。因此,在过去40年,美国胰腺癌的死亡率基本没有变化,维持在10.5-11.0/10万这个区间内。你癌王还是你癌王。人种之间的不同虽然总趋势差不多,但各人种之间的癌症死亡率并非完全一致。ACS在这方面也针对性的进行了统计,它分析,不仅基因上的不同导致了癌症死亡率的差异,各人种之间的文化差异也导致了死亡结局的差异。比如说,乳腺癌就很受文化的影响,女性月经初潮情况(和儿时的饮食方式关系很大)与生育模式,受到族群文化的影响的同时,反过来影响女性乳腺癌的死亡率。按人种分类的癌症死亡率情况,浅蓝色线是非拉丁裔黑人,红色线是费拉丁裔白人,灰色线是美国印第安人和阿拉斯加土著,黄色线为拉丁裔,深蓝色线为亚裔和太平洋岛国人群此外,一些族群的癌症死亡率极受经济因素影响。比如美国黑人和美国阿拉斯加地区的土著,他们的癌症死亡率高,有很大因素是由于族群中贫困人口占比高。贫困也被NCI领导Samuel Broder归类为“致癌因素”。在癌症的干预手段方面,ACS在文中指出,一种新的有效的前期干预,比如早期筛查,在不同族群中的使用分化非常严重。因此也就会导致族群之间最终的死亡率出现严重分化。一些贫困人口较多的族群,在死亡率的下降上会远慢于能够轻松获得干预手段的族群,甚至于当后者已经因此出现死亡率下降的时候,它的死亡率还在上升。一个典型的例子就是黑人妇女的乳腺癌死亡率与白人妇女相比,在1970年代时,两者还保持着相当的涨势,但1980年乳腺癌筛查手段一出现,两者的命运就出现了分叉——相同的情况还出现在同期出现筛查干预的结肠癌上——总的来说,在这份“蓝图”中,ACS倡导的主要方向还是预防,上医治未病,不得病最好。能通过改变生活方式和生活环境来不得癌症,是降低癌症死亡率的最优方案。对抗癌症的顺序是预防大于筛查大于治疗,不论是从经济负担角度还是人道主义角度,这都是最好的。当然,对中国来说,蓝图什么的……先……把烟控了行不。
程德志 主任医师 温州医科大学附属第一医院 胸外科2259人已读 - 3毫米磨玻璃多年稳定今年变5毫米?
戴大姐来到门诊,着急万分,口述多年来结节大小都是3毫米没有变化,这次复查突然变成了5毫米,是不是进展了?常规情况下,可能会存在2毫米误差,原因是结节不一定都是圆形,而是各种有凹陷有凸起,或者是略不规则形状,因此每个医生测量角度不一致有可能会导致结果不一样。对比看图后,这次的真相是:右肺上叶3毫米磨玻璃结节没有变化,考虑原位癌;右肺下叶背段新发5毫米纯磨玻璃结节,考虑炎症,复查。有时候一张报告单不能有效果地传递信息,影像门诊的详细和精确分析能让患者朋友更加有效直观地了解病情,减少无谓的焦虑。早上一位远道而来的患者朋友来到门诊室,道:“门诊室好难找。"我科门诊室目前与其他科室门诊室相对独立,位置比较隐蔽。我们藏在签到处和增强注射室之间,您找到了吗?
 傅钢泽 副主任医师 温州医科大学附属第一医院 放射影像中心396人已读
傅钢泽 副主任医师 温州医科大学附属第一医院 放射影像中心396人已读 - 为何复查磨玻璃结节显示模糊了?
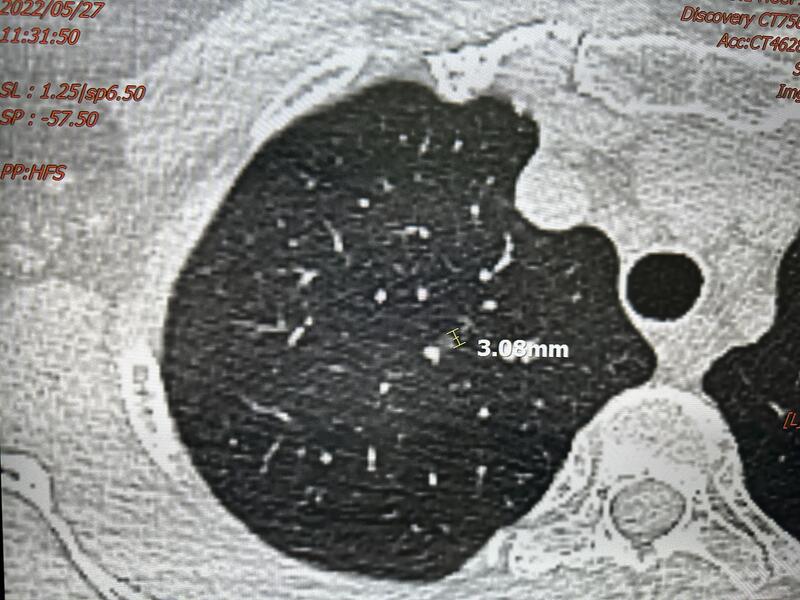
项女士是一名多发肺磨玻璃结节患者,因为已经复查多年了,自己也有一定经验,让她苦恼的是,她所最关注的右肺中叶这枚纯磨玻璃结节复查时好几次会出现模糊,不利于结节大小的测量。这次门诊我给解释了结节模糊的原因1患者原因:做检查时动了,呼吸运动是最常见的原因,会产生呼吸伪影;右肺中叶内侧段和左肺上叶舌段位置靠近心脏,心脏跳动原因可至结节模糊;胸部区域不要携带金属物品,可至金属伪影,曾经有一名女士来我门诊诉自己观察磨玻璃结节密度增高,给予评估后为文胸金属伪影所致。2机器原因:综合医院机器十几台,有新旧有好坏,不一定每台都适合,预约人员相对随机约机器,因此患者朋友可根据肺磨玻璃结节的某些特殊需要,在医生指导下选择机器。约64排或以上机器更容易减少以上运动伪影。清晰的图像是医生诊断和对比的前提。在结节复查时,患者需要积极配合,医生也尽可能提供帮助。共同努力!
 傅钢泽 副主任医师 温州医科大学附属第一医院 放射影像中心249人已读
傅钢泽 副主任医师 温州医科大学附属第一医院 放射影像中心249人已读





